Sébastien Adnot, délégué régional PACA du syndicat des médecins généralistes, MG France, revient sur les causes du manque de médecins en France, entre numerus clausus, augmentation des maladies chroniques, départs à la retraite massifs de médecins et loyers en hausse… Il évoque par ailleurs les défis et déséquilibres auxquels la région PACA fait face.
Au 1er janvier 2024, la densité médicale en France est de 296, 4 médecins en activité régulière pour 100 000 habitants. En comparaison, la région PACA s’en sort plutôt bien avec 422,7 médecins pour 100 000 habitants (1). Comment l’expliquer ?
Historiquement, la région PACA fait effectivement partie des régions les mieux dotées en médecins (avec l’Île-de-France). Cela s’explique d’abord par le fait que la région attire davantage pour le cadre de vie qu’elle offre. Comme le sud concentre un nombre de personnes âgées supérieur à la moyenne, il se peut aussi que des médecins s’y installent parce qu’ils y trouvent une patientèle plus importante. Mais nous ne sommes que les moins pires… Comme toutes les régions de France, nous manquons de médecins et avant tout de médecins généralistes traitants, c’est-à-dire ceux qui font de la médecine de suivi des patients et des pathologies chroniques (diabète, maladies cardiovasculaires, cancers…). Nous avons un certain nombre de médecins mais ils sont trop nombreux à préférer faire du « one shot », en particulier dans les centres médicaux à horaires élargis. C’est plus facile et plus lucratif. C’est un problème national : sur 80 000 médecins généralistes en France, seulement 45 000 sont médecins traitants. En PACA, il manque aussi de médecins urgentistes, d’infirmiers, de kinésithérapeutes…
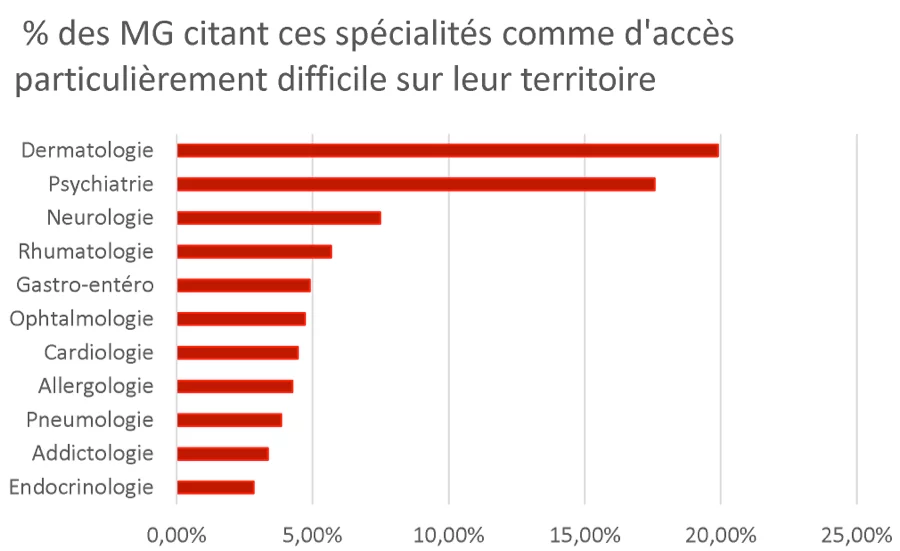
De quels spécialistes la région manque-t-elle le plus ? Et au contraire, quelles spécialités sont les mieux représentées ?
Les spécialistes dont nous manquons le plus sont les dermatologues, ainsi que les psychiatres libéraux. C’est le cas dans toute la France. Les ophtalmologues, eux, tirent un peu leur épingle du jeu. Il y a moins de carence en ophtalmologie parce que des efforts ont été fait pour pousser les élèves à choisir cette voie, et parce que c’est une spécialité à grande valeur ajoutée.
Qu’en est-il des pédiatres ?
La pédiatrie est un peu à part car en ville, il est difficile d’avoir une activité de pédiatrie qui ne débouche pas sur une activité de premier recours, à savoir l’accueil de la santé de l’enfant. Normalement, le spécialiste du suivi de la santé de l’enfant, c’est le médecin généraliste. Nous avons besoin de l’expertise d’un pédiatre dans la toute petite enfance pour de la détection d’éventuelles anomalies anatomiques, sensorielles ou psychiques, puis sur des terrains plus complexes, des maladies rares ou sévères de l’enfant notamment, mais dans ce cas c’est bien souvent de la pédiatrie hospitalière, pas de la pédiatrie de ville. Les adolescents, sans problème particulier, qui vont encore chez le pédiatre… ça n’a pas de sens.
Quels sont les secteurs qui souffrent le plus du manque de médecins dans la région ? J’imagine que les grandes villes sont mieux pourvues ?
C’est vrai de manière générale, mais il y a des inégalités au sein des grandes villes, certains quartiers très populaires sont des déserts médicaux, comme les quartiers nord de Marseille par exemple. Évidemment, ce sont les zones rurales et éloignées des pôles d’attraction qui souffrent le plus. L’arrière-pays niçois, l’arrière-pays varois, le Vaucluse, le Plateau de Sault, sont en mal de médecins.
L’augmentation des loyers est-elle aussi un frein à l’installation de médecins libéraux dans la région ?
Dans la région PACA, le prix du locatif est effectivement un problème majeur. Il faudrait que les rémunérations correspondent.
Vous pouvez déjà pratiquer des dépassements d’honoraires ?
Oui, mais ce qu’il faut c’est que l’assurance maladie suive. C’est le cas dans les DOM-TOM. La vie est plus chère, donc les consultations sont mieux remboursées. Ça devrait aussi être le cas dans la région PACA et en Île-de-France. Nous demandons par ailleurs aux élus locaux de mettre à disposition des médecins des locaux à des tarifs préférentiels.
Aux urgences de Monaco, beaucoup de parents viennent le soir avec leur bébé qui a de la fièvre pour obtenir l’attestation justifiant leur absence au travail le lendemain. Ne pourrait-on pas éviter ce genre d’encombrement inutile ?
C’est dans ce but que nous demandons depuis plusieurs années des simplifications administratives. Nous aimerions que les patients puissent autodéclarer deux ou trois jours d’arrêt maladie quand ils ont une gastro par exemple, comme cela a été rendu possible pendant le Covid.
Les rendez-vous médicaux en visioconférence ont-ils permis de diminuer la pression sur les médecins ?
Ça a peut-être un peu aidé. Mais les études ont montré que ces services de vidéo consultations étaient surtout utilisés par des patients jeunes, plutôt CSP+ et en bonne santé, c’est-à-dire aux personnes qui ne souffrent pas vraiment du manque de médecin…
La première cause du manque de médecins en France n’est-elle pas la pyramide des âges ?
Depuis 25 ans, notre syndicat alerte les divers gouvernements sur le fait que les babyboomers, c’est-à-dire les personnes nées après la Seconde Guerre mondiale (qui représentaient la grande majorité des médecins dans les années 80), vont tous partir à peu près au même moment à la retraite à partir des années 2000. Nous avons prêché dans le désert pendant des années et des années, et aujourd’hui on y est. Le problème c’est qu’en parallèle, il y a de plus en plus de malades, et j’ai presque envie de dire « de vrais malades ». Car nous assistons à un vieillissement de la population couplé au développement massif des maladies chroniques. Dans les années 1990-2000, avec l’explosion du diabète, de l’obésité, des cancers, des maladies cardio-vasculaires, etc., les maladies chroniques sont devenues plus importantes (en nombre de malades) que les maladies aigues.
Est-ce qu’il y a aussi une perte de vocation ?
Non, mais un manque de places dans les formations. Depuis 1971 et jusqu’en 2020, le numerus clausus limitait le nombre d’étudiants en médecine autorisés à passer en deuxième année. Pour les décideurs de l’époque, c’était l’offre de soins et non la demande qui provoquait l’inflation des dépenses de santé et creusait le trou de la Sécu. Concrètement, ils se sont dit, si on diminue le nombre de médecins qui prescrivent, logiquement, on devrait faire diminuer les dépenses de santé… C’est une aberration. En 2020, il a été remplacé par le numerus apertus, mais ça revient à la même chose, il limite toujours le nombre d’étudiants en deuxième année, mais cette fois en fonction de la capacité d’accueil des facultés et des CHU, qui on le sait, est insuffisante. Chaque faculté n’accepte qu’une poignée d’internes en cardiologie (5 à 10 en fonction des fac) par an, une dizaine de gastroentérologues, une vingtaine de rhumatologues… Les places sont plus nombreuses pour la médecine générale, c’est logique puisqu’ils sont la première entrée dans le système de santé, mais cela reste insuffisant.
Il faudrait donc selon vous une politique de santé plus volontariste, qui investit pour développer l’offre de formation ?
Oui, il faudrait augmenter le nombre de stagiaires dans les services et l’offre de formation. Un CHU va être créé en Corse prochainement, et un autre à Orléans. C’est une très bonne chose. Il faudrait que la France puisse bénéficier d’une vraie politique de santé, mais avec 8 ministres en 7 ans, il ne peut pas y avoir de cap, ce que MG France regrette. Le gouvernement doit comprendre qu’investir sur la santé n’est pas une dépense mais un investissement. Car sur le long terme, une population en bonne santé coûte moins cher. Plusieurs études l’ont démontré. Avoir un médecin généraliste traitant diminue la morbidité et la mortalité de la population et diminue le nombre d’hospitalisation. Il y aurait un retour sur investissement.
(1) Source : Atlas de la démographie médicale en France – édition 2024 – Ordre national des médecins.